اللقاح الخُماسي ضد الدفتيريا- تيتانوس- السّعال الدّيكي- شلل الأطفال- المُستَدْمِيَة “هيموفيليا” (HiB-DTaP-P)
السّعال الدِّيكي
السّعال الدِّيكي مرضٌ مُعدٍ جِدًّا. في مراحله الأولى، الأولى يبدو المرض كتلوُّث طفيف في الجهاز التّنفّسي العلوي، ولكن في وقت لاحق تتطور نوبات من السعال مصحوبة أحيانا بالتقيؤ. المرض يميل إلى أن يكون شديدا وأحيانًا حتَّى قاتلاً لدى الأطفال الرضع.
أفضل طريقة لمنع الإصابة بالسّعال الدّيكي هي عن طريق التطعيم. اللقاح الذي يُزَوَّد في جيل الطّفولة هو DTaP جُرعات الدّعم التي تُزَوَّد لاحقًا هي عن طريق اللقاح. Tdap من أجل تقليل الإصابة بمرض السّعال الدِّيكي لدى مجموعة الأطفال الرُّضَّع المُعرَّضة للإصابة، يوصَى بإعطاء تطعيم ضد السّعال الدِّيكي في نهاية الحمل.
الدّفتيريا (الخُنَاق)
البكتيريا تقوم بإنشاء غشاء سميك يُلاصق جدار البلعوم الخلفي مما يسبب في انسداد مجرى الهواء، وبالتالي الاختناق والموت. قد تحدث أيضا إصابة في القلب في اعقاب التلوث. هناك عدّة لقاحات مُستخدمة للتّطعيم من أجل منع الإصابة بالدّفتيريا: DTaP, Tdap, DT, and Td.
التيتانوس (الكزاز)
مرض حاد يُسبّب انقباضًا مُستمرًّا في جميع عضلات الجسم. يُمكن حدوث إقفال الفكّين الذي يمنع فتح البلعوم. واحد من بين 10 مرضى يموت من المرض. توجد عدّة لقاحات لمنع التيتانوس لدى الأطفال والكبار: DTaP, Tdap, DT, and Td.
شَلل الأطفال
ويتسبب مرض شلل الأطفال عن طريق فيروس ينتقل من شخص لآخر، بالأساس عن طريق البراز، ولكنه يُمكن أن ينتقل أيضًا عن طريق إفرازات اللعاب. خلال سنوات الـ 50 من القرن الـ 20 تم تطوير اللقاحات للفيروس. إلى هذه اللقاحات يرجع الفضل في الإنخفاض الكبير في نسبة حدوث شلل الأطفال في جميع أنحاء العالم. معظم الذين يصابون بالفيروس لا تظهر عليهم أعراض المرض. أقل من %1 من المُصَابين تتطوّر لديهم حالة شِلَل في واحد أو أكثر من أطرافهم، مما قد يؤدي إلى شلل دائم. تسرب الفيروس داخل الجهاز العصبي يمكن أن يؤدي إلى فشل الجهاز التنفسي والموت.
يوجد نوعان من اللقاح ضد شلل الأطفال: لقاح مقتول (Inactivated Polio Vaccine (IPV ولقاح حَيّ موهَن (Oral Polio Virus (OPV. التَّطعيم IPV يُزَوَّد بواسطة الحقن العضلي بينما التّطعيم OPV يُزَوّد على شكل قطرات في الفم.
اللقاح المقتول لشلل الأطفال يُعطَى في نطاق التطعيمات الرُّوتينيَّة في جيل الطّفولة بـ 4 جرعات على الأقل.
التّطعيمbOPV يستخدم بشكل روتيني، في بعض دول العالم فقط.
اللقاح المقتول لشلل الأطفال IPV – يُمكن أن يُزَوَّد على حِدَة أو كجزء من اللقاح المُدمَج DTaP مع أو بدون التّطعيم للمستدمية النزلية B.
المستدمية النزلية B
التَّطعيم ضد Haemophilus Influenzae Type B يمنع إلتهابات الرّئة، التهاب السحايا (التهاب الأغشيّة الدّماغيَّة)، وإصابات خطيرة أخرى تنتج عن هذه البكتيريا. اللقاح يُزَوَّد في نطاق التّطعيمات الرُّوتينيَّة للأطفال تحت جيل سنتين ويُوصَى بتزويده أيضًا في جيل متأخر أكثر لمجموعات أكثر تعرُّضًا للإصابة بالبكتيريا. اللقاح يُمكن أن يُزَوَّد على حِدَة أو ضمن لقاح مُدمَج مع التّطعيم ضد الدّفتيريا- تيتانوس- السّعال الدِّيكي وشلل الأطفال (DTaP+Polio).
لقراءة المزيد عن الأمراض التي يتم التَّطعيم ضدّها بواسطة هذا اللقاح:
الدّفتيريا
التيتانوس
السّعال الدِّيكي
شلل الأطفال
المُستدمية النّزليَّة B
لقاح الدّفتيريا- تيتانوس- السّعال الدِّيكي (اللا خليوي)-DTaP
ما هي مُكَوِّنات اللقاح؟
المُكوّنات المُضادَّة للتيتانوس والدّفتيريا هي في الواقع “توكسيدات”- أي على غرار السّم.
بما أن المرض، في حالتي المرض المذكورتين أعلاه، ينجم عن مادّة سامة تُطلقها البكتيريا، لذلك، فإن اللقاح يحوي مواد مُشابهة بمكوّناتها لهذه المواد السَّامة، والتي لا تُسبب ضررًا.
الأجسام المُضادَّة التي يُنتِجُها الجهاز المناعي مفيدة أيضًا ضد المادّة السّامة الحقيقيَّة.
يوجد نوعان أساسيَّان من اللقاح للسّعال الدِّيكي. كلاهما مُدمجٌ مع اللقاحات للدّفتيريا والتيتانوس اللقاح الخليوي (Whole Cell- DTwP) واللقاح اللا خليوي (DTaP).
اللقاح اللا خليوي يحوي عدّة مُستضدات معزولة ومُنَظَّفَة لبكتيريا السّعال الدِّيكي، مثل، Pertussis Toxin Fimbrial Proteins, Filamentous Hemagglutinines, Pertactine. الميزة الرَّئيسيَّة للقاح اللا خليوي هي بانخفاض نسبة التّفاعلات الموضعيَّة (احمرار وتصلّب موضعي) ونسبة التّفاعلات الجهازيَّة (حمى، والتهيج، والخمول، وفقدان الشهية). بالمُقابِل، ليس واضحًا ما إذا كانت هناك، في أعقاب التّطعيم، نسبة منخفضة من التّفاعلات الحادّة (والنَّادرة) التي سيتم تفصيلها فيما بعد.
بفضل ظهور لقاح السعال الديكي في منتصف القرن الماضي طرأ انخفاض كبير على الإصابة والموت من المرض. ولكن اليوم أيضًا، وبالرّغم من التّغطية المناعيَّة، فإن المرض ما زال مُنتشِرًا في البلاد وفي الخارج وانتشاره في تزايد مستمر في العشرين سنة الأخيرة. التّفسيرات المُمكنة لعودة ظهور المرض من جديد تشمل إزدياد الوعي بالمرض، الانخفاض في نسبة التَّطعيم وطرق تشخيص مختبري أكثر استجابة (مثل PCR). ومع ذلك، أحد التفسيرات الرئيسية لزيادة الإصابة بمرض السّعال الدِّيكي في السّنوات الأخيرة ناجم عن انخفاض المناعة التي يُحدثها اللقاح اللا خليوي للسّعال الدِّيكي (بالمُقارنة مع اللقاح الخليوي)، وفي التغييرات الجينية في سلالات البكتيريا، التي ظهرت في أعقاب تزويد اللقاح اللا خليوي.
ما هي أوقات تزويد اللقاح DTaP ?
مجموعة اللقاحات الأوّليَّة للسّعال الدِّيكي DTaP ، تُعطَى في إسرائيل إلى جانب التّطعيم ضد المُستَدمِيَة النّزليَّة B والتّطعيم لشلل الأطفال (IPV) يشمل 4 جرعات بدءًا من جيل شهرين، والتي تتألّف من تطعيم أساسي يحوي 3 جرعات بفارق شهرين بينها وجرعة دعم تُعطَى في جيل سنة.
استكمال التطعيم الأولي ضد السّعال الدِّيكي يتم بواسطة جرعات دعم تُعطَى في جيل التّعليم في المدرسة تشمل جرعة مخفضة للدّفتيريا وللسّعال الدِّيكي dTap في الصَّف الثَّاني (إلى جانب اللقاح IPV)، وفي الصَّف الثَّامن.
في حال تفشِّي السّعال الدِّيكي في المُجتمع، يُمكن تقديم البدء بمجموعة التّطعيمات الأوّليَّة إلى جيل 6 أسابيع وتقليص الفارق الزّمني بين الجرعات الثّلاث الأولى إلى 4 أسابيع.
تزويد لقاح السّعال الدِّيكي يوصَى به أيضًا بعد صورة سعال ديكي إكلينيكية ومخبرية .
هل يُوصَى بتطعيم الكبار أيضًا؟
عندما يُعطَى التّطعيم بالشَّكل الصَّحيح نحصل على حماية بنسبة %80-85 ضد السّعال الدِّيكي، %95 ضد الدّفتيريا و %100 تقريبًا ضد التيتانوس. نظرا لوجود ظاهرة انخفاض مستوى الأجسام المضادة، يوصَى بتزويد جرعات دعم كل 10 سنوات.
جُرعات الدَّعم تحوي لقاحًا ضد التيتانوس والدّفتيريا بجرعة مُخَفَّضَة (dT).
في حالة إصابة خطيرة، أو وجود انطباع عن جرح ملوّث حدث بعد أكثر من خمس سنوات منذ إعطاء الحقنة الأخيرة، ينبغي تقديم جرعة الدَّعم.
في الآونة الأخيرة نشهد ازديادًا في الإصابة بالسّعال الدِّيكي، على مستوى العالم وفي إسرائيل.
السّبب الرَّئيسي لذلك يرتبط بانخفاض المناعة مع التقدم في السن، لذلك، توصي وزارة الصّحَّة في إسرائيل، كسائر الهيئات والدّول في العالم، بتزويد جرعة إضافيَّة من التّطعيم ضد السّعال الدِّيكي في جيل مُتقدِّم. تجدر الإشارة إلى أن تطعيم النّساء الحوامل أو على وشك الولادة، ضروري من أجل حماية الأم وتحديدا حماية المولود الجديد.
الدّراسات الوبائيَّة تُظهِر أن الحماية التي يمنحها اللقاح اللا خليوي (aP) هي أقصر من الحماية الناتجة عن اللقاح الخليوي الأقدم (wP). وعليه، فإن الانتقال من التلقيح الخليوي الأقدم إلى التّلقيح اللا خليوي هو ، كما يبدو، من بين أسباب ازدياد الإصابة بمرض السّعال الدِّيكي.
على الرغم من تضاؤل الحماية التي يوفرها اللقاح اللا خليوي للسّعال الدِّيكي، ينبغي تذكُّر الحقائق التالية:
- جميع حالات الموت النَّاجمة عن السّعال الدِّيكي تقريبًا تحدث لدى الأطفال الرّضَّع الذين لم يتلقّوا أبدًا تطعيمًا ضد السّعال الدِّيكي، بينما تزويد حتَّى جرعة واحدة من اللقاح يحمي من الموت.
- حتَّى لو كانت الحماية التي يُوفِّرُها اللقاح غير كاملة، إلا أنه لا تزال هناك حماية جيدة ضد مرض خطير وحاد. وعليه، يجدر الحرص على القيام بالتّطعيمات الرُّوتينيَّة ضد السّعال الدِّيكي.
التطعيم ضد الدفتيريا – الكزاز “التيتانوس”- السّعال الدِّيكي اللاخليوي (جرعة الكبار) مُفَضَّل لجميع الكبار في الحالات
– كبديل لمرّة واحدة للتّطعيم ضد الدّفتيريا والكزاز الموصَّى به مرّة كل 10 سنوات.
– تطعيم بعد إصابة.
– تطعيم نساء حوامل (يُفَضَّل في الأسابيع 27-36 من الحمل) في كُل حمل أو بعد الولادة.
– تطعيم عاملي/ طُلاب المهن الصّحيَّة، حتّى استكمال مجموعة التَّطعيمات المطلوبة في مركز رعاية الأم والطّفل.
ما هي الآثار الجانبيَّة للتَّطعيم DTP لدى الأطفال؟
أعراض موضعيَّة- ما يصل إلى ثُلث الأطفال يتطوّر لديهم تفاعل موضعي في موضع الحقن (حساسيَّة، ألم، احمرار، وتورُّم في موضع الحَقن)، عادةً في اليومين التاليين لإعطاء اللقاح. هذه الأعراض شائعة في الأساس بعد الجُرعتين الرابعة والخامسة. بعض الأطفال يظهر لديهم تورم لطرف بأكمله (اليد أو القدم) بعد الجرعة الرَّابعة أو الخامسة، خلال الـ 3 أيَّام التالية لتزويد اللقاح. هذه الأعراض تختفي تلقائيًّا خلال 4 أيَّام، ولا تُبقي ضررًا لأمد بعيد.
الآثار العامة
واحد من بين 20 طفلاً تظهر لديه حمّى أعلى من 38.3ºC مئويَّة. هنا أيضًا، الظاهرة تحدث أكثر بعد الجرعتين الرابعة والخامسة.
طفل من بين خمسة يظهر لديه تهيّج وفقدان الشهية للطعام لمُدَّة يوم- يومين.
الآثار الجانبيَّة الكبيرة تحدث بنسبة أقل:
حرارة أعلى من 40.5 خلال 48 من تزويد اللقاح: تظهر بنسبة واحد إلى 300 طفل لدى المُزَوَّدين بـِDTP وبنسبة أقل بعدDTaP .
بُكاء مُستمر لـِ 3 ساعات وأكثر- خلال 48 من التّطعيم. نسبة الشّيوع بعد DTP هي %1 وأقل من ذلك بعد DTaP.
نوبات- نسبة شيوع ظواهر النّوبات خلال الـ 48 ساعة التَّالية لتزويدDTP هي 1 إلى 1750 جرعة. الشّيوع أقل بعد تزويد DTaP. مُعظَم النَّوبات هي نوبات حراريّة تحدث عادة بعد الجرعة الثَّالثة أو الرَّابعة، وتكون قصيرة وعامّة ولا تنطوي على أضرار عصبيَّة أو صرع لاحقًا. الأطفال الذين يُعانون من مرض التشنّج أو الذين لديهم خلفيَّة شخصيّة أو عائليّة من النوبات، هم معرّضون أكثر لخطر حدوث نوبات في أعقاب التَّطعيم.
نقص القوّة العضليَّة (Hypotonic-Hyporeponsive Episodes, Colapse or shock like state) معدّل نسبة شيوع ردود الفعل هذه هو 1 إلى 1750 جرعة، وهو أقل بعد تزويدDTaP. تتبّع الأطفال الذين كانت لديهم مثل هذه الاستجابة لم يُظهِر خطورة زائدة لضرر عصبيّ أو فكريّ.
لم يثبت وجود علاقة سببيَّة بين اللقاح وبين أعراض عصبيَّة أو تلف في الدّماغ.
الدراسات الوبائيَّة أظهرت عدم وجود علاقة سببيَّة بين التّطعيم للسّعال الدِّيكي وبين حدوث حالات مثل متلازمة موت الرضع الفجائيINFANTILE SPASMS، على الرَّغم من إمكانيَّة تزامن التَّطعيم مع حدوث هذه الحالات.
ردود فعل تحسُّسِيَّة
معدل التفاعلات الحساسية هو حالتان لـِ 100000 حقنة. بالمُقابل، طفوحات الارتكاريا (الشّري) الذي يظهر في أعقاب التّطعيم هي مُعظمها عابرة وليست على خلفيّة تحسُّسِيَّة (إلا إذا ظهر الطّفح الجلدي خلال مرور دقائق على التّطعيم) وهي على الأغلب تشير إلى نوع من داء المصل. هذه الطّفوحات لا تُشَكِّلُ مانعًا لمُتابعة التّطعيم، وعادةً هي لا تظهر خلال بقيّة مجموعة اللقاحات.
لِمَن يُحظَر تلقِّي هذا التَّطعيم؟
عدا التَّحذيرات العامَّة حول تزويد اللقاحات، يُحظَر إعطاء لقاح السّعال الدِّيكي في الحالات التَّالية (في هذه الحالات يوصَى بالمُتابعة في المجموعة مع DT فقط).
- لطفل ظهرت لديه أعراض في الدّماغ مثل، تغيير في الوعي، نوبات عامَّة أو بؤريّة تستغرق عدة ساعات دون الشفاء التام في غضون يوم (اعتلال دماغي) خلال 7 أيَّام من جرعة لقاح سابقة.
- حساسيّة فوريَّة من نوع صدمة الحساسيَّة لمُكوّنات اللقاح، مثل، نيومايسين و بوليمايكسين.
وسائل الاحتياط: في بعض الحالات ينبغي التّفكير واستشارة خبراء قبل تزويد جرعة إضافيَّة من لقاح السّعال الدِّيكي: حرارة أعلى من 40.5ºC مئويَّة و/ أو بُكاء متواصل لأكثر من 3 ساعات بدون سبب مُحدّد أو ظهور انخفاض في قوّة العضلات خلال يومين من التّطعيم. كذلك، في حالة طفل مع مرض دماغي غير متعلّق بالتّطعيم (مثل الصّرع) وغير مُتوازن.
عادةً، ظهور واحد أو أكثر من ردود الفعل هذه يُعتبر مُبرِّرًا لإيقاف التّطعيم ضد السّعال الدِّيكي، ولكن نظرًا لعدم وجود صلة بين هذه الظواهر وإلحاق ضرر دائم، يجب التّفكير جيِّدًا بمدى الخطورة- الفائدة الناجمة عن تزويد أو عدم تزويد اللقاح، وخصوصا عندما يكون هناك تفشى مرض السعال الديكي في المجتمع.
الأطفال الذين يُعانون من مرض عصبي الخلفية هم في خطورة أكبر للإصابة بتشنّجات كرد فعل لتلقِّي التَّطعيم من ناحية، ولظهور مُضاعفات نتيجة الإصابة بالسّعال الدِّيكي من ناحية أخرى. في هذه الحالات أيضًا ينبغي التّفكير جيّدًا بالنسبة لتزويد اللقاح.
فيما يلي إرشادات للتطعيم في هذه الحالات:
• في حال وجود مرض عصبي مُتقدِّم يتميّز بتأخّر في النّمو أو معطيات عصبيّة يُفضّل عدم تزويد اللقاح.
• الأطفال الذين لديهم خلفيّة شخصيَّة أو عائليّة من التّشنّجات مُعرّضون لخطورة أكبر للإصابة بتشنّجات في أعقاب تلقِّيDTP/DTaP. في مُعظَم الحالات التشنّجات هي نوبات حراريَّة لا تترك ضررًا دائمًا، لا تؤدِّي إلى الصَّرَع ولا تسبب تدهورا في الحالة العصبية الأساسية. عندما يتعلق الأمر بطفل رضيع مع تشنجات في الآونة الأخيرة، يوصَى بتأجيل إعطاء تطعيم السّعال الدِّيكي حتَّى تتَّضِح طبيعة المرض التّشنُّجي وإلى أن يتم نفي وجود مرض عصبي مُتقدِّم. ولكن عندما يتعلّق الأمر بمرض تشنُّجي يُمكن السَّيطرة عليه جيِّدًا، يُمكن التَّطعيم بـِDTaP/DTP. يوصَى في هذه الحالات بتزويد خافض حرارة- Antipyretic عند التَّطعيم، وكُل 4 ساعات في اليوم بعد التَّطعيم.
• لا توجد موانع لتزويد اللقاح في حال وجود حكاية نوبات حراريَّة لدى المُرشَّح للتَّطعيم.
• تاريخ عائلي من النَّوبات، آثار جانبيَّة للتَّطعيم أو موت الرضع الفجائي بعد تزويد لقاح السّعال الدِّيكي؛ لا تُشكّل مانعًا لإعطاء تطعيم للسّعال الدِّيكي.
• لا يوجد حظر لإعطاء التَّطعيم لأطفال يُعانون من مُشكلة عصبيَّة ساكنة، مثل Cerebral Palsy
تطعيمات ذات صِلة:
DT – لقاح للتيتانوس والدّفتيريا، يُعطَى قبل جيل 7 سنوات، ولا يحوي لقاح السّعال الدِّيكي.
Td – يُشبه اللقاح السَّابق، ولكنه يحوي كميَّة أقل من توكسيد الدّفتيريا؛ يُعطَى للأطفال فوق جيل 7 وللكبار.
Tdap – يحوي كميَّة مُخفَّضَة من توكسيد الدّفتيريا والسّعال الدِّيكي.
ما هي الآثار الجانبية للقاح الدّفتيريا والتِّيتانوس؟
الآثار الجانبيَّة للقاح تظهر في اليوم التَّالي لإعطاء اللقاح، وهي في الأساس تفاعلات موضعيَّة في موضع الحقن وحمى خفيفة، قصيرة وعابرة.
موانع لتزويد لقاح الدّفتيريا- تيتانوس
لا توجد موانع خاصَّة، باستثناء الموانع العامَّة لإعطاء التَّطعيمات.
عندما يقتضي الأمر علاجا لمنع التيتانوس بعد الاصابة ويوجد مانع لتقديم تطعيم فعال ضد التيتانوس، ينبغي إعطاء التطعيم السلبي فقط.
تحذيرات
- ظهور أعراض Guillain Barre لدى شخص بالغ خلال 6 أسابيع بعد جرعة سابقة من لقاح يحوي توكسيد التيتانوس.
- في حال تفاعُل موضعي حاد Arthus type بعد جرعة سابقة من لقاح يحوي تيتانوس توكسيد لدى أشخاص بالغين، يُحظَر إعطاء وجبة إضافيَّة من توكسيد التيتانوس أكثر من مرَّة في الـ 10 سنوات، حتّى في حالة الإصابة أيضًا.
مبادئ التطعيم ضد التيتانوس بعد الاصابة
الخيارات المتاحة لتوفير العناية الوقائية بعد الإصابة، تشمل:
- العلاج الموضعي للإصابة
- تزويد (Tetanus Immune Globulin (TIG
- تزويد لقاح يحوي توكسيد التِّيتانوس.
لغرض اتّخاذ قرار بشأن تقديم العلاج يجب الأخذ بعين الاعتبار الحالة المناعيّة للمُصَاب، وكذلك طبيعة الإصابة.
الاصابة تصنف إلى اصابة طفيفة وإصابة أخرى.
اصابة طفيفة:
جرح سطحي (بعمق أقل من 1 سم)؛ “نظيف” (بدون علامات تلوّث) وبدون تلف في الأنسجة، وقد تلقَّى علاجًا موضعيًّا خلال الـ 6 ساعات الأخيرة.
إصابة أخرى:
عندما يتوفّر واحد أو أكثر من الخصائص التَّالية:
- جرح بعمق أكثر من 1 سم
- جرح مقرون بتلف في الأنسجة
- جرح مقرون بتفسّخ في الأنسجة
- جرح ملوَّث (بأوساخ، تراب، براز، لعاب وما شابه ذلك)
- جُرح تم علاجه موضعيًّا بعد أكثر من 6 ساعات من الإصابة
- حرق
- جُرح نتيجة عضّة حيوان
- جرح نتيجة لدغة أفعى
- إجهاض مُلوَّث
- ولادة مُلوثَّة بدون مراقبة توليديّة مُناسبة (أنظر التَّفصيل فيما يلي).
العلاج الموضعي يُعطَى بدون علاقة مع الحالة المناعيّة من أجل منع تكوّن ظروف لاهوائيَّة ضروريَّة لتطوّر تلوّث الجرح. العلاج يشمل التَّنظيف وإزالة الأنسجة النَّخريَّة. ينبغي تقديم العلاج بأسرع وقت ممكن بعد الإصابة.
(Tetanus Immune Globulin (TIG
يحوي مُستضدات بشريّة ضد التيتانوس. المادَّة تُزَوَّد بواسطة الحقن العضلي فقط بمقدار جرعة IU 250. في حالات خاصّة يوصَى بتزويد جُرعة مُضاعفة (IU 500)، وذلك عندما يكون هناك جرح مع تدمير أنسجة واسع، أو في حال تم العلاج بعد أكثر من 24 ساعة من موعد الإصابة أو في حالة مريض مع وزن زائد.
إذا تمّ تزويد اللقاح بالتَّزامن مع لقاح فعّال ضد التيتانوس، يجب حقن اللقاحات في مواضع منفردة في الجسم.
الجدول التَّالي يُفصّل التّعليمات الخاصّة بالعلاج ضد التيتانوس بعد الإصابة:
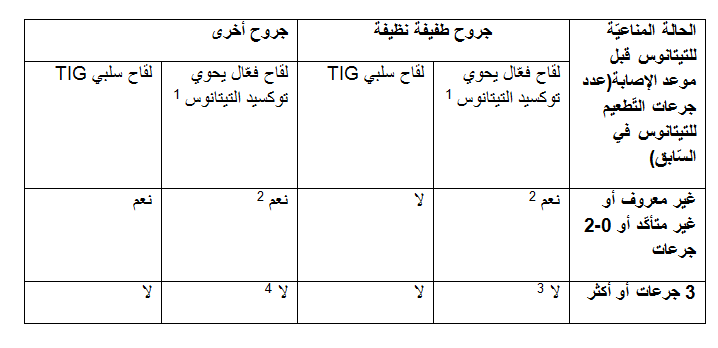
1. لقاح فعّال في اللقاحات التي تحوي توكسيد التيتانوس، مثل DTP, DTaP, dTap, DT, Td, TT
ينبغي تفضيل لقاح ضد التيتانوس والدّفتيريا بدلا من التيتانوس فقط.
2. يجب تزويد اللقاح الفعّال في أسرع وقت، واستكمال مجموعة التَّطعيمات فيما بعد.
3. باستثناء الحالات التي مرّ عليها أكثر من عشر سنوات على تزويد الجرعة الأخيرة من توكسيد التيتانوس.
4. باستثناء الحالات التي مرّ عليها أكثر من خمس سنوات على تزويد الجرعة الأخيرة من توكسيد التيتانوس.
المرضى الذين يوجد لديهم عدوى HIV ينبغي تزويدهم بتطعيم سلبي TIG في كل حالة لجرح “آخر” بدون علاقة مع الحالة المناعيَّة قبل التيتانوس.
علاج لمنع التيتانوس لدى المولود والوالدة بعد الإصابة
يوصَى بالعلاج لمنع التيتانوس في حالة تعرّض المولود والوالدة لولادة بدون مُراقبة توليديَّة مناسبة، مثل، ولادة في البيت، ولادة في الحقل، ولادة في الحمّام وما شابه ذلك. العلاج الواقي يُعطَى وفقًا للحالة المناعيَّة لدى الوالدة وللظروف التي تمّت فيها الولادة، وذلك كما يلي:
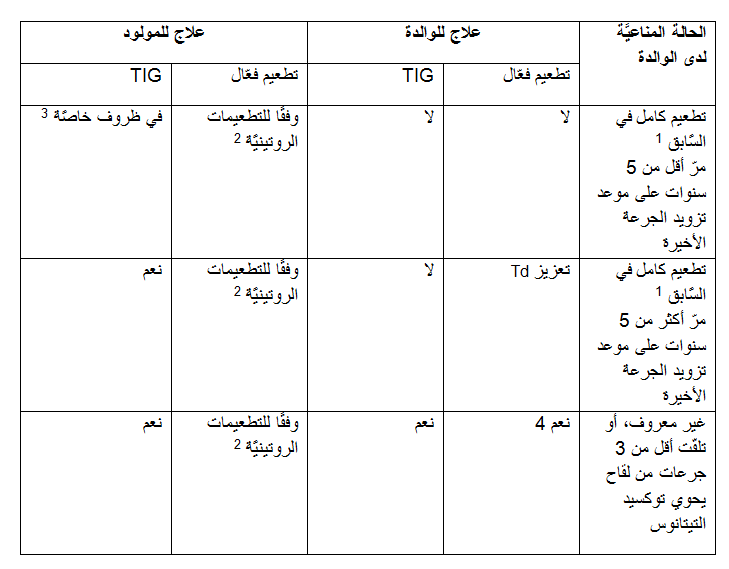
1. تطعيم كامل في السَّابق يعني 3 جرعات على الأقل من لقاح يحوي توكسيد التيتانوس.
2. بدءًا من الجيل الأدنى الموصَى به
3. الحاجة إلى إعطاء تطعيم سلبي TIG تتحدّد وفقًا لاحتمال الإصابة بالتيتانوس، فمثلاً، ظروف التّعرّض المُباشِر لحبل السّرَّة للوحل تُشكل أمرًا لإعطاء تطعيم سلبي TIG للطفل الرّضيع، حتَّى لو كانت الوالدة قد تلقَّت تطعيمًا كاملاً ومرَّ أقل من خمس سنوات على موعد تزويد جرعة اللقاح الأخيرة.
4. استكمال التَّطعيم حتَّى 3 جرعات فيما بعد.
تطعيم ضد بكتيريا المستدمية النزلية Haemophilus Influenzae- B
هو لقاح مقتول، مكوّن من جُسَيم صغير من بكتيريا الهيموفيليا.
اللقاح يحتوي على مُكوِّن البوليساكيريد في كبسولة بكتيريا ترتبط برابطة تساهميَّة بناقل بروتيني. هذه العمليّة تُسمى “اقتران بكتيري” وهي تهدف إلى خلق مُستضدات لمدى طويل ضد مُكوِّن البوليساكيريد لدى الأطفال الصّغار في جيل سنتين أيضًا، والذين عادةً لا توجد لديهم استجابة مناعيَّة بعيدة المدى لمستضد البوليساكيريد الذي يتم حقنه منفردًا. الناقلات البروتينيّة في اللقاحات المُستخدمة تشمل: تحوّل غير سام لتوكسين الدّفتيريا، (197 CRM) بروتين موجود في الغلاف الخارجي لبكتيريا النيسرية السحائي، (OMP) توكسيد التيتانوس وتوكسيد الدّفتيريا.
في إسرائيل يُعطَى التَّطعيم عن طريق الحقن بأربع جرعات في جيل شهرين، 4 أشهر، 6 أشهر وسنة، بلقاح مُدمج إلى جانب التَّطعيم ضد الدّفتيريا- تيتانوس- السّعال الدِّيكي وشلل الأطفال. الأطفال أبناء 7-11 شهرًا، والذين لم يتلقوا تطعيمًا بعد، يُوصَى بتزويدهم بجرعتين بفارق شهرين، وجرعة ثالثة بدءًا من جيل 12 شهرًا.
الأطفال في جيل 12- 14 شهرًا، الذين لم يتلقَّوا تطعيمًا بعد، يُوصَى بتزويدهم بجُرعتين من اللقاح بفارق شهرين بينهما، بينما الأطفال في جيل 15- 23 شهرًا، الذين لم يُطَعَّموا بعد، يوصَى بالاكتفاء بجرعة واحدة فقط من اللقاح.
التَّطعيم يوفّر حماية بنسبة %95- 100.
التَّطعيم في حالات خاصَّة:
أطفال في خطر زائد للإصابة بـِ HiB – نقص في المناعة، إصابة بـِ – مرض HIV ، داء هودجكن وأمراض خبيثة أخرى، إصابة في أداء الطّحال أو فقر الدّم المنجلي (والذين استكملوا مجموعة التّطعيمات في سن الرّضاعة، بما في ذلك جرعة الدّعم، ليسوا بحاجة إلى جرعات إضافيَّة من اللقاح. يوصَى بتطعيم الأطفال في جيل سنتين فما فوق والكبار الذين لم يتلقَّوا تطعيمًا بعد وهم مُدرَجون في مجموعة الخطر، بجرعة واحدة من اللقاح.
الأطفال الذين على وشك إجراء استئصال للطّحال، يُفَضَّل تزويدهم بجرعة إضافيَّة من اللقاح قبل 7- 10 أيَّام قبل العمليّة الجراحيَّة، حتَّى ولو لم يستكملوا برنامج التَّطعيم في سن الرّضاعة.
التّطعيم بعد مرض الجرثومة الغازية HIB –إذا حدث المرض قبل جيل سنتين فإن مُستوى المُستضدات التي نتجت استجابة للمرض هو عادةً منخفض، وعليه، يوصَى بالتَّطعيم وفقًا للجيل. ينبغي البدء بمجموعة التّطعيمات في فترة الاستشفاء من المرض.
في حال كانت الإصابة بـِ HiB قد حدثت بعد جيل سنتين، فليس هناك حاجة لتزويد اللقاح لأن الإصابة في هذا الجيل تُنتِج استجابة مناعيَّة كافية.
يُمكن بفحص نقص المناعة لدى الطفل الذي تم تطعيمه مرّتين على الأقل وعانى بعد ذلك من مرض الغازية بواسطة بكتيريا المُستدمية النّزليَّة B
الآثار الجانبيَّة:
التَّطعيم آمن جدًّا، ولا يسبب آثارًا جانبيَّة ذات أهميّة. نظرًا لأن هذا هو جُسيم داخل البكتيريا، فإنه لا يؤدي إلى التهاب السحايا.
الآثار الجانبية ليست مُتفشّية، وهي في مُعظمها طفيفة وتنتهي بسرعة.
ارتفاع حرارة طفيف في أول يومين بعد التّطعيم، يظهر لدى %2- 3 من الذين يتلقَّون التّطعيم. لدى %25 من المُطَعَّمين تُلاحَظ أعراض طفيفة نسبيًّا، مثل، إحمرار، ألم وتورّم في موضع الحقن.
لمَن يُحظَر تلقِّي هذا التَّطعيم؟
عدا التَّحذيرات العامَّة حول تزويد اللقاحات، يُحظَر إعطاء اللقاح تحت جيل الـ 6 أسابيع، إذ أنه تحت هذا الجيل لا يوفّر حماية جيِّدة.
التّطعيم ضد شلل الأطفال – Polio
هناك نوعان من التّطعيم ضد شلل الأطفال:
1. اللقاح المُستخدم في إسرائيل هو اللقاح المقتول، تم تطويره من قِبَل Salk. اللقاح المقتول يُسمَّى .IPV – Inactivated Polio Vaccine يُنتَج اللقاح بواسطة إهماد سلالات شلل الأطفال 1,2,3 التي تمت تنميتها في خلايا كلية قرد بواسطة الفورمالدهيد. عدا عن ذلك، اللقاح يحوي كميَّات قليلة من الستربتومايسين، نيومايسين و بوليمايكسين.
اللقاح مُفيد جِدًّا في توفير حماية من المرض بعد استكمال مجموعة من 3 جرعات لقاح. في إسرائيل يُعطَى اللقاح عن طريق الحقن بخمس جرعات في جيل شهرين، 4 أشهر، 6 أشهر، في جيل سنة عن طريق مُستَحضَر مُدمج مع اللقاح ضد الدّفتيريا- تيتانوس- السّعال الدّيكي والمُستدمية النّزليَّة B. جُرعة دعم إضافيَّة تُعطَى في الصّف الثَّاني (جيل 7- 8 سنوات) مُدمجة مع جرعة دعم من لقاح ضد الدّفتيريا، تيتانوس والسّعال الدِّيكي.
التّطعيم يُوفّر حماية بنسبة %99.
2. نوع التّطعيم الثَّاني ضد شلل الأطفال تمّ تطويره مِن قِبَل Sabin وهو لقاح حيّ موهَن.
لقاح tOPV تم إعداده من سلالات شلل أطفال 1، 2، 3 تم تعديلها بواسطة النقل في خلايا كلية قرد. هذا اللقاح تم إخراجه من مجموعة التّطعيمات التّقليديَّة في إسرائيل نتيجة الخطر في تسبب مرض شلل الأطفال بواسطة السلالة الموهَنة (خطورة تُقدَّر بـحوالي 1 لـ 2.4 مليون جرعة)، ونظرًا لأن الفيروس يُفرز مع براز المُطَعّمَ خلال عدّة أسابيع بعد التَّزويد، ويُمكن أن ينتقل أيضًا إلى البيئة المُحيطَة. سلالة شلل الأطفال 2 الحيّ الموهَن أُزيل في سنة 2016 من جميع تطعيمات شلل الأطفال الموهَنَة في جميع أرجاء العالم.
تزويد اللقاح الحيّ المُوهَن ضد شلل الأطفال، الذي يحوي سلالات شلل الأطفال 1 و-3 (bOPV) تمّ تجديده في إسرائيل في سنة 2013 وهو يُزَوَّد الآن في جيل 6 شهور و 18 شهرًا.
آثار جانبيَّة:
اللقاح المقتول آمن جدًّا، لا يُكوّن عاملاً حيًّا ولا يسبب آثارًا جانبيَّة ذات أهميّة.
يثمكن أن يتسبب ألم طفيف وتورّم في مكان الحقن.
موانع (عدا الموانع العامّة لتزويد اللقاحات)
1. يُحظَر تزويد اللقاح المقتول للمُطَعَّمين الذين توجد لديهم حساسيَّة زائدة للمُضادّات الحيويَّة التَّالية: بوليمنكسين – ستربتوميسين – نيومايسين
2. نقص مناعي: يُحظَر إعطاء اللقاح الحيّ (OPV) لمُعالَجِين مع نقص تدريبي أولي أو ثانوي. كذلك، يُحظَر تزويد اللقاح الحي لمُطّعمين أصِحَّاء يسكنون في نفس البيت مع مرضَى يُعانون من نقص في المناعة. إذا تمّ تزويد اللقاح الحيّ عن طريق الخطأ لأحد الأفراد في بيت لمريض يُعاني من نقص في المناعة، يجب تقليل الاتّصال بين المريض وبين المُطَعَّم لمدّة 6 أسابيع بعد التَّطعيم. لا يوجد مانع لإعطاء اللقاح المقتول لمجموعة المرضى هذه مع أن الاستجابة المناعيَّة قد تكون منخفضة.
لغرض الإطِّلاع على الأمراض التي يتم التّطعيم ضدّها بواسطة هذا اللقاح:
الدّفتيريا
التيتانوس
السّعال الدِّيكي
بوليو
المُستَدمِيَة النّزليّة B
رسم بياني للإصابة بالمُستَدمية النّزليَّة في إسرائيل، بالنسبة لبدء التَّطعيم
رسم بياني للإصابة بالتيتانوس في إسرائيل، بالنسبة لبدء التَّطعيم
رسم بياني للإصابة بالدّفتيريا في إسرائيل، بالنسبة لبدء التَّطعيم
رسم بياني للإصابة بشلل الأطفال في إسرائيل، بالنسبة لبدء التَّطعيم
رابط لصفحة الدّفتيريا في موقع الـ CDC
رابط لصفحة التّيتانوس في موقع الـ CDC
رابط لصفحة السّعال الدِّيكي في موقع الـ CDC
رابط لصفحة شلل الأطفال في موقع الـ CDC
رابط لصفحة المُستَدمِيَة في موقع الـ CDC
حول المرض والتَّطعيم ضد شلل الأطفال في – Pink Book عن موقع التّطعيمات التابع لـ -CDC
حول المرض والتَّطعيم ضد المُستَدمِيَة النّزليَّة B في -Pink Book عن موقع التّطعيمات التابع لـ -CDC
